¡Buenas a todos!
Hoy me gustaría compartir una pequeña anécdota que me ocurrió hace ahora un par de semanas; bueno, realmente esta historia tuvo su origen unos meses atrás.
No obstante, antes de empezar con ella, me gustaría mostrar una imagen y algo de información que nos será de gran ayuda:
 En esta entrada, quiero recalcar la siguiente idea: Las pruebas de imagen (resonancias magnéticas, radiografías, ecografías, etc.) son pruebas complementarias, y no un diagnóstico en sí mismo.
A día de hoy existen multitud de estudios científicos que demuestran que no se produce una relación directa entre el dolor y las alteraciones anatómicas que se puedan apreciar en estudios de imagen; es decir, pueden darse los siguientes casos:
A) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “protusión discal” en el nivel L4-L5.
B) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “sin hallazgos relevantes”.
C) Un paciente de 33 años de edad, que nunca ha padecido dolor lumbar, ni lo padece en ese momento, sufre un fuerte dolor abdominal asociado a digestiones pesadas. Tras una evolución no favorable, el médico que le está valorando considera oportuno realizar un estudio de imagen para valorar la región abdominal. Además de ciertas alteraciones en el área abdominal, al radiólogo también le llama la atención en la zona lumbar “una protusión discal y deshidratación del disco L4-L5” (repetimos, este paciente no tiene dolor lumbar en este momento, y nunca lo ha sufrido).
Estos tres ejemplos, pueden ser completamente reales: Podemos tener mucho dolor sin que exista una alteración anatómica relevante (“el médico dice que no tengo nada, pero a mi me duele”) del mismo modo que es posible que exista una alteración patológica en una estructura y que no produzca dolor.
En el año 2014, W. Brinjikji publicó en la prestigiosa revista científica Spine una revisión de más 30 artículos en los que se valoraban más de 3.000 pacientes sin dolor de espalda. Los pacientes eran estudiados por diferentes motivos pero, repito, no por dolor de espalda. Pues bien, en estos pacientes asintomáticos se valoró los tipos de alteraciones que presentaban en columna, obteniéndose los siguientes datos (porcentajes de las siguientes afectaciones según grupos de edad por décadas):
En esta entrada, quiero recalcar la siguiente idea: Las pruebas de imagen (resonancias magnéticas, radiografías, ecografías, etc.) son pruebas complementarias, y no un diagnóstico en sí mismo.
A día de hoy existen multitud de estudios científicos que demuestran que no se produce una relación directa entre el dolor y las alteraciones anatómicas que se puedan apreciar en estudios de imagen; es decir, pueden darse los siguientes casos:
A) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “protusión discal” en el nivel L4-L5.
B) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “sin hallazgos relevantes”.
C) Un paciente de 33 años de edad, que nunca ha padecido dolor lumbar, ni lo padece en ese momento, sufre un fuerte dolor abdominal asociado a digestiones pesadas. Tras una evolución no favorable, el médico que le está valorando considera oportuno realizar un estudio de imagen para valorar la región abdominal. Además de ciertas alteraciones en el área abdominal, al radiólogo también le llama la atención en la zona lumbar “una protusión discal y deshidratación del disco L4-L5” (repetimos, este paciente no tiene dolor lumbar en este momento, y nunca lo ha sufrido).
Estos tres ejemplos, pueden ser completamente reales: Podemos tener mucho dolor sin que exista una alteración anatómica relevante (“el médico dice que no tengo nada, pero a mi me duele”) del mismo modo que es posible que exista una alteración patológica en una estructura y que no produzca dolor.
En el año 2014, W. Brinjikji publicó en la prestigiosa revista científica Spine una revisión de más 30 artículos en los que se valoraban más de 3.000 pacientes sin dolor de espalda. Los pacientes eran estudiados por diferentes motivos pero, repito, no por dolor de espalda. Pues bien, en estos pacientes asintomáticos se valoró los tipos de alteraciones que presentaban en columna, obteniéndose los siguientes datos (porcentajes de las siguientes afectaciones según grupos de edad por décadas):
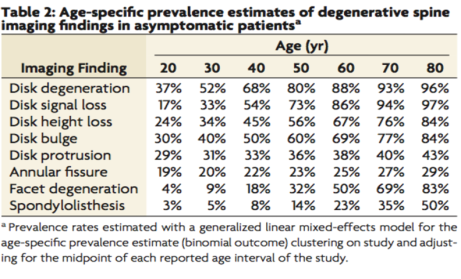 Entre estos datos, podemos ver, por ejemplo, que el 31% de la población asintomática de 30 a 40 años, en caso que se le realizase un estudio por resonancia, en el informe aparecería “protusión discal”. En esa misma persona, podría también aparecer en un 52% de las ocasiones “degeneración discal”, en un 33% disminución de la señal del disco, 34% disminución de la altura del disco, abombamiento discal en un 40%, fisura del anillo en un 20%, degeneración facetaria en un 9% y espondilolistesis en un 5%.
¡Y ahora llega el turno de la anécdota!:
Como ya saben, hace un par de semanas impartimos en Physial un Taller sobre “Estrategias para comprender y afrontar el dolor”, siendo el tema de esta entrada, la relación entre las pruebas de imagen y los síntomas, uno de los temas sobres los que se debatieron en el taller; pues bien, justo al acabar mi intervención, recibí un mensaje de un paciente que ya hace unos meses recibió el alta por nuestra parte.
Dicho paciente, llegó a nuestro centro unos meses antes, con un dolor de 10 sobre 10 en la Escala Visual Analógica E.V.A. (escala de valoración del dolor donde 0 es no dolor y 10 el mayor dolor). Dicho dolor lo percibía de forma constante en la región cervical y bajaba por el brazo derecho. Además, es digno de mención que el paciente estaba tomando una potente mediación a base de, entre otros, de morfínicos y opiáceos y que aún así, su dolor era catalogado de 10 sobre 10. Por último, en el brazo derecho existían alteraciones sensitivas, falta de fuerza y alteración de los reflejos.
Dicho paciente, había sido diagnosticado de “Hernia de disco cervical” y estaba pendiente de intervención por parte del cirujano, habiendo llegado a nuestro centro para intentar paliar en cierto grado el dolor hasta que llegase el momento de la operación.
Finalmente, y tras un gran trabajo y esfuerzo por parte del paciente, consiguió abolir por completo su dolor y normalizar en gran medida (en torno al 95%) su sensibilidad en el miembro afecto, habiendo descendido progresivamente la medicación, recibiendo de este modo el alta en Fisioterapia.
Pues bien, finalmente, fue justo al acabar el Taller sobre Dolor cuando leí el mensaje, que decía algo así: Tras recibir el alta de Fisioterapia, quedaba por recibir el alta médica. Tras llegar a la cita con el neurocirujano sin síntomas, éste decidió mandar una nueva resonancia magnética para valorar el estado de la hernia discal y…
La alteración discal seguía prácticamente igual.
Pese a un cambio tan radical en los síntomas, en ningún momento se produjo un cambio sobre la hernia, no obstante, el paciente llevaba ya algún que otro mes sin dolor y, finalmente, el neurocirojano decidió también dar el alta al paciente, considerando que había recobrado su estado de salud y que no existía riesgo de agravamiento del problema.
Como dice un gran fisioterapeuta y ya también, ¿por qué no?, amigo:
Entre estos datos, podemos ver, por ejemplo, que el 31% de la población asintomática de 30 a 40 años, en caso que se le realizase un estudio por resonancia, en el informe aparecería “protusión discal”. En esa misma persona, podría también aparecer en un 52% de las ocasiones “degeneración discal”, en un 33% disminución de la señal del disco, 34% disminución de la altura del disco, abombamiento discal en un 40%, fisura del anillo en un 20%, degeneración facetaria en un 9% y espondilolistesis en un 5%.
¡Y ahora llega el turno de la anécdota!:
Como ya saben, hace un par de semanas impartimos en Physial un Taller sobre “Estrategias para comprender y afrontar el dolor”, siendo el tema de esta entrada, la relación entre las pruebas de imagen y los síntomas, uno de los temas sobres los que se debatieron en el taller; pues bien, justo al acabar mi intervención, recibí un mensaje de un paciente que ya hace unos meses recibió el alta por nuestra parte.
Dicho paciente, llegó a nuestro centro unos meses antes, con un dolor de 10 sobre 10 en la Escala Visual Analógica E.V.A. (escala de valoración del dolor donde 0 es no dolor y 10 el mayor dolor). Dicho dolor lo percibía de forma constante en la región cervical y bajaba por el brazo derecho. Además, es digno de mención que el paciente estaba tomando una potente mediación a base de, entre otros, de morfínicos y opiáceos y que aún así, su dolor era catalogado de 10 sobre 10. Por último, en el brazo derecho existían alteraciones sensitivas, falta de fuerza y alteración de los reflejos.
Dicho paciente, había sido diagnosticado de “Hernia de disco cervical” y estaba pendiente de intervención por parte del cirujano, habiendo llegado a nuestro centro para intentar paliar en cierto grado el dolor hasta que llegase el momento de la operación.
Finalmente, y tras un gran trabajo y esfuerzo por parte del paciente, consiguió abolir por completo su dolor y normalizar en gran medida (en torno al 95%) su sensibilidad en el miembro afecto, habiendo descendido progresivamente la medicación, recibiendo de este modo el alta en Fisioterapia.
Pues bien, finalmente, fue justo al acabar el Taller sobre Dolor cuando leí el mensaje, que decía algo así: Tras recibir el alta de Fisioterapia, quedaba por recibir el alta médica. Tras llegar a la cita con el neurocirujano sin síntomas, éste decidió mandar una nueva resonancia magnética para valorar el estado de la hernia discal y…
La alteración discal seguía prácticamente igual.
Pese a un cambio tan radical en los síntomas, en ningún momento se produjo un cambio sobre la hernia, no obstante, el paciente llevaba ya algún que otro mes sin dolor y, finalmente, el neurocirojano decidió también dar el alta al paciente, considerando que había recobrado su estado de salud y que no existía riesgo de agravamiento del problema.
Como dice un gran fisioterapeuta y ya también, ¿por qué no?, amigo:
 PD: Entrada dedicada a ese gran paciente. Un abrazo amigo.
Alejandro Cuevas Moreno
Fisioterapeuta Col 5.005 I.C.P.F.A.
Bibliografía:
1. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. W. Brinjikji, P.H. Luetmer, B. Comstock, B.W. Bresnahan, L.E. Chen, R.A. Deyo, S. Halabi, J.A. Turner, A.L. Avins, K. James, J.T. Wald, D.F. Kallmes, and J.G. Jarvik.
PD: Entrada dedicada a ese gran paciente. Un abrazo amigo.
Alejandro Cuevas Moreno
Fisioterapeuta Col 5.005 I.C.P.F.A.
Bibliografía:
1. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. W. Brinjikji, P.H. Luetmer, B. Comstock, B.W. Bresnahan, L.E. Chen, R.A. Deyo, S. Halabi, J.A. Turner, A.L. Avins, K. James, J.T. Wald, D.F. Kallmes, and J.G. Jarvik.
 En esta entrada, quiero recalcar la siguiente idea: Las pruebas de imagen (resonancias magnéticas, radiografías, ecografías, etc.) son pruebas complementarias, y no un diagnóstico en sí mismo.
A día de hoy existen multitud de estudios científicos que demuestran que no se produce una relación directa entre el dolor y las alteraciones anatómicas que se puedan apreciar en estudios de imagen; es decir, pueden darse los siguientes casos:
A) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “protusión discal” en el nivel L4-L5.
B) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “sin hallazgos relevantes”.
C) Un paciente de 33 años de edad, que nunca ha padecido dolor lumbar, ni lo padece en ese momento, sufre un fuerte dolor abdominal asociado a digestiones pesadas. Tras una evolución no favorable, el médico que le está valorando considera oportuno realizar un estudio de imagen para valorar la región abdominal. Además de ciertas alteraciones en el área abdominal, al radiólogo también le llama la atención en la zona lumbar “una protusión discal y deshidratación del disco L4-L5” (repetimos, este paciente no tiene dolor lumbar en este momento, y nunca lo ha sufrido).
Estos tres ejemplos, pueden ser completamente reales: Podemos tener mucho dolor sin que exista una alteración anatómica relevante (“el médico dice que no tengo nada, pero a mi me duele”) del mismo modo que es posible que exista una alteración patológica en una estructura y que no produzca dolor.
En el año 2014, W. Brinjikji publicó en la prestigiosa revista científica Spine una revisión de más 30 artículos en los que se valoraban más de 3.000 pacientes sin dolor de espalda. Los pacientes eran estudiados por diferentes motivos pero, repito, no por dolor de espalda. Pues bien, en estos pacientes asintomáticos se valoró los tipos de alteraciones que presentaban en columna, obteniéndose los siguientes datos (porcentajes de las siguientes afectaciones según grupos de edad por décadas):
En esta entrada, quiero recalcar la siguiente idea: Las pruebas de imagen (resonancias magnéticas, radiografías, ecografías, etc.) son pruebas complementarias, y no un diagnóstico en sí mismo.
A día de hoy existen multitud de estudios científicos que demuestran que no se produce una relación directa entre el dolor y las alteraciones anatómicas que se puedan apreciar en estudios de imagen; es decir, pueden darse los siguientes casos:
A) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “protusión discal” en el nivel L4-L5.
B) Un paciente de 33 años de edad comienza a notar dolor lumbar que se inicia sin razón aparente. Tras meses de evolución empeorando, y tras una mala evolución tras la toma de medicamentos prescritos por un especialista, se le realiza un estudio de imagen por resonancia magnética. En el informe de la misma, aparece “sin hallazgos relevantes”.
C) Un paciente de 33 años de edad, que nunca ha padecido dolor lumbar, ni lo padece en ese momento, sufre un fuerte dolor abdominal asociado a digestiones pesadas. Tras una evolución no favorable, el médico que le está valorando considera oportuno realizar un estudio de imagen para valorar la región abdominal. Además de ciertas alteraciones en el área abdominal, al radiólogo también le llama la atención en la zona lumbar “una protusión discal y deshidratación del disco L4-L5” (repetimos, este paciente no tiene dolor lumbar en este momento, y nunca lo ha sufrido).
Estos tres ejemplos, pueden ser completamente reales: Podemos tener mucho dolor sin que exista una alteración anatómica relevante (“el médico dice que no tengo nada, pero a mi me duele”) del mismo modo que es posible que exista una alteración patológica en una estructura y que no produzca dolor.
En el año 2014, W. Brinjikji publicó en la prestigiosa revista científica Spine una revisión de más 30 artículos en los que se valoraban más de 3.000 pacientes sin dolor de espalda. Los pacientes eran estudiados por diferentes motivos pero, repito, no por dolor de espalda. Pues bien, en estos pacientes asintomáticos se valoró los tipos de alteraciones que presentaban en columna, obteniéndose los siguientes datos (porcentajes de las siguientes afectaciones según grupos de edad por décadas):
- Degeneración discal.
- Disminución de la señal del disco.
- Pérdida de altura del disco.
- Abombamiento discal.
- Protusión discal.
- Fisura anular del disco.
- Degeneración facetaria.
- Espondilolistesis.
 Entre estos datos, podemos ver, por ejemplo, que el 31% de la población asintomática de 30 a 40 años, en caso que se le realizase un estudio por resonancia, en el informe aparecería “protusión discal”. En esa misma persona, podría también aparecer en un 52% de las ocasiones “degeneración discal”, en un 33% disminución de la señal del disco, 34% disminución de la altura del disco, abombamiento discal en un 40%, fisura del anillo en un 20%, degeneración facetaria en un 9% y espondilolistesis en un 5%.
¡Y ahora llega el turno de la anécdota!:
Como ya saben, hace un par de semanas impartimos en Physial un Taller sobre “Estrategias para comprender y afrontar el dolor”, siendo el tema de esta entrada, la relación entre las pruebas de imagen y los síntomas, uno de los temas sobres los que se debatieron en el taller; pues bien, justo al acabar mi intervención, recibí un mensaje de un paciente que ya hace unos meses recibió el alta por nuestra parte.
Dicho paciente, llegó a nuestro centro unos meses antes, con un dolor de 10 sobre 10 en la Escala Visual Analógica E.V.A. (escala de valoración del dolor donde 0 es no dolor y 10 el mayor dolor). Dicho dolor lo percibía de forma constante en la región cervical y bajaba por el brazo derecho. Además, es digno de mención que el paciente estaba tomando una potente mediación a base de, entre otros, de morfínicos y opiáceos y que aún así, su dolor era catalogado de 10 sobre 10. Por último, en el brazo derecho existían alteraciones sensitivas, falta de fuerza y alteración de los reflejos.
Dicho paciente, había sido diagnosticado de “Hernia de disco cervical” y estaba pendiente de intervención por parte del cirujano, habiendo llegado a nuestro centro para intentar paliar en cierto grado el dolor hasta que llegase el momento de la operación.
Finalmente, y tras un gran trabajo y esfuerzo por parte del paciente, consiguió abolir por completo su dolor y normalizar en gran medida (en torno al 95%) su sensibilidad en el miembro afecto, habiendo descendido progresivamente la medicación, recibiendo de este modo el alta en Fisioterapia.
Pues bien, finalmente, fue justo al acabar el Taller sobre Dolor cuando leí el mensaje, que decía algo así: Tras recibir el alta de Fisioterapia, quedaba por recibir el alta médica. Tras llegar a la cita con el neurocirujano sin síntomas, éste decidió mandar una nueva resonancia magnética para valorar el estado de la hernia discal y…
La alteración discal seguía prácticamente igual.
Pese a un cambio tan radical en los síntomas, en ningún momento se produjo un cambio sobre la hernia, no obstante, el paciente llevaba ya algún que otro mes sin dolor y, finalmente, el neurocirojano decidió también dar el alta al paciente, considerando que había recobrado su estado de salud y que no existía riesgo de agravamiento del problema.
Como dice un gran fisioterapeuta y ya también, ¿por qué no?, amigo:
Entre estos datos, podemos ver, por ejemplo, que el 31% de la población asintomática de 30 a 40 años, en caso que se le realizase un estudio por resonancia, en el informe aparecería “protusión discal”. En esa misma persona, podría también aparecer en un 52% de las ocasiones “degeneración discal”, en un 33% disminución de la señal del disco, 34% disminución de la altura del disco, abombamiento discal en un 40%, fisura del anillo en un 20%, degeneración facetaria en un 9% y espondilolistesis en un 5%.
¡Y ahora llega el turno de la anécdota!:
Como ya saben, hace un par de semanas impartimos en Physial un Taller sobre “Estrategias para comprender y afrontar el dolor”, siendo el tema de esta entrada, la relación entre las pruebas de imagen y los síntomas, uno de los temas sobres los que se debatieron en el taller; pues bien, justo al acabar mi intervención, recibí un mensaje de un paciente que ya hace unos meses recibió el alta por nuestra parte.
Dicho paciente, llegó a nuestro centro unos meses antes, con un dolor de 10 sobre 10 en la Escala Visual Analógica E.V.A. (escala de valoración del dolor donde 0 es no dolor y 10 el mayor dolor). Dicho dolor lo percibía de forma constante en la región cervical y bajaba por el brazo derecho. Además, es digno de mención que el paciente estaba tomando una potente mediación a base de, entre otros, de morfínicos y opiáceos y que aún así, su dolor era catalogado de 10 sobre 10. Por último, en el brazo derecho existían alteraciones sensitivas, falta de fuerza y alteración de los reflejos.
Dicho paciente, había sido diagnosticado de “Hernia de disco cervical” y estaba pendiente de intervención por parte del cirujano, habiendo llegado a nuestro centro para intentar paliar en cierto grado el dolor hasta que llegase el momento de la operación.
Finalmente, y tras un gran trabajo y esfuerzo por parte del paciente, consiguió abolir por completo su dolor y normalizar en gran medida (en torno al 95%) su sensibilidad en el miembro afecto, habiendo descendido progresivamente la medicación, recibiendo de este modo el alta en Fisioterapia.
Pues bien, finalmente, fue justo al acabar el Taller sobre Dolor cuando leí el mensaje, que decía algo así: Tras recibir el alta de Fisioterapia, quedaba por recibir el alta médica. Tras llegar a la cita con el neurocirujano sin síntomas, éste decidió mandar una nueva resonancia magnética para valorar el estado de la hernia discal y…
La alteración discal seguía prácticamente igual.
Pese a un cambio tan radical en los síntomas, en ningún momento se produjo un cambio sobre la hernia, no obstante, el paciente llevaba ya algún que otro mes sin dolor y, finalmente, el neurocirojano decidió también dar el alta al paciente, considerando que había recobrado su estado de salud y que no existía riesgo de agravamiento del problema.
Como dice un gran fisioterapeuta y ya también, ¿por qué no?, amigo:
Síntomas y mecánica.Y eso es todo… a veces… las apariencias engañan. ¡Saludos!
 PD: Entrada dedicada a ese gran paciente. Un abrazo amigo.
Alejandro Cuevas Moreno
Fisioterapeuta Col 5.005 I.C.P.F.A.
Bibliografía:
1. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. W. Brinjikji, P.H. Luetmer, B. Comstock, B.W. Bresnahan, L.E. Chen, R.A. Deyo, S. Halabi, J.A. Turner, A.L. Avins, K. James, J.T. Wald, D.F. Kallmes, and J.G. Jarvik.
PD: Entrada dedicada a ese gran paciente. Un abrazo amigo.
Alejandro Cuevas Moreno
Fisioterapeuta Col 5.005 I.C.P.F.A.
Bibliografía:
1. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. W. Brinjikji, P.H. Luetmer, B. Comstock, B.W. Bresnahan, L.E. Chen, R.A. Deyo, S. Halabi, J.A. Turner, A.L. Avins, K. James, J.T. Wald, D.F. Kallmes, and J.G. Jarvik.